Contrairement à ce que l’on pourrait penser, les chirurgiens qui connaissent les taux de succès les plus élevés ne sont pas forcément ceux qui font preuve de la plus grande dextérité manuelle mais ceux qui savent précisément différencier les patients qui peuvent être opérés de ceux pour qui il est illusoire d’espérer un bénéfice d’une intervention. C’est ce qui s’appelle la sélection du cas.
La chirurgie-dentaire ne fait pas exception et au sein de ses (trop) nombreuses sous-disciplines, les conséquences iatrogènes de (sur-)traitements inadaptés ont permis l’avancée d’arguments en faveur de l’abstention thérapeutique, ce qui ne manque pas d’irriter ceux qui ont, jusque là, été formés (et payés) à intervenir.
L’OBSESSION DE L’ACTE
Depuis le début de ses études médicales (et peut être même avant) le praticien est conditionné pour intervenir. Lorsque commence véritablement sont exercice, c’est encore pire, car pour gagner sa vie, il lui faut réaliser des actes, coter, et s’il est chirurgien : il doit opérer. Le cloisonnement des disciplines médico-chirurgicales a donné naissance à des chirurgiens hyper-spécialisés dont les consultations sont peuplées de patients que l’on pourrait croire hyper-sélectionnés. Mais la réalité est malheureusement différente.
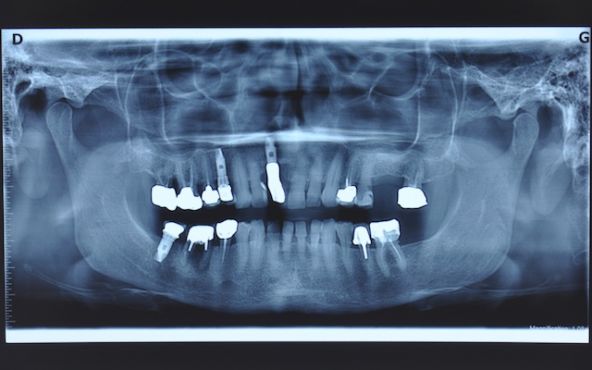
Voici l’exemple d’une patiente de 62 ans, fumeuse. Il y a 3 ans, à la demande de son chirurgien-dentiste traitant, un spécialiste en implantologie a placé 3 implants en site de 14, 11 et 47. Ayant déménagé, la patiente souhaite faire contrôler ces implants car elle ressent un inconfort au niveau de 11 et de 46.
Au cours de l’entretien nous découvrons que la patiente n’a jamais entendu parler de maladie parodontale (encore moins d’un éventuel traitement) et n’a jamais été informée des risques liés au tabagisme. Lorsque nous évoquons la dent 46, la patiente affirme que la couronne sur cette dent a été changée il y a à peine un an…
L’ABSTENTION THÉRAPEUTIQUE
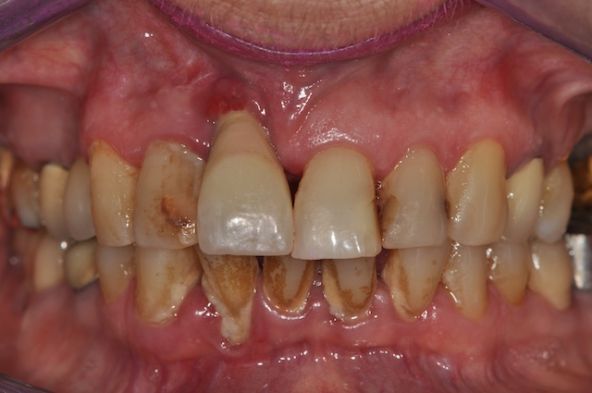
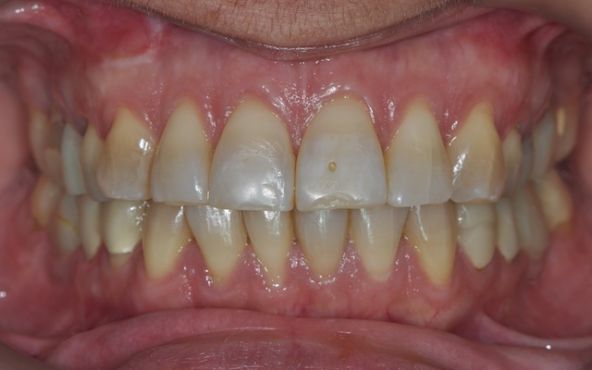
Voici l’exemple d’une patiente de 35 ans qui consulte pour des troubles de son occlusion dentaire. Elle a déjà consulté un bon nombre de spécialistes dans ce domaine et leurs interventions n’ont, selon elle, fait qu’aggraver les choses.
L’examen clinique ne révèle pas de signe musculo-articulaire objectif. Les dents postérieures sont porteuses de nombreuses prothèses transitoires fixes. On ne peut pas objectiver de décalage entre l’OIM et l’ORC. Ce manque de signes cliniques objectifs contraste terriblement avec l’intensité des symptômes d’inconfort occlusal que décrit la patiente et l’impact qu’ils ont sur bien-être psycho-social. Elle a déjà porté 3 orthèses occlusales différentes, de multiples séances d’équilibration ont été pratiquées et son errance thérapeutique ont provoqué un phénomène d’occluso-conscience, voire d’obsession occlusale.
Dans cette situation, le diagnostic ne peut être établi et le risque d’aggravation de la situation en cas d’intervention prothétique est très élevé.
QUAND INTERVENIR? QUAND S’ABSTENIR?
Le dilemme de l’abstention thérapeutique est probablement un des plus grands paradoxes de la médecine car il est souvent possible d’améliorer la situation d’un patient par des moyens simples, sans se sentir obligé d’utiliser du matériel high-tech, de prescrire des tonnes d’antibiotiques, d’inciser du matin au soir, de meuler ou de raboter sans discernement. Hippocrate avait d’ailleurs prévenu : primum non nocere.
Quelle que soit la situation clinique, la décision thérapeutique doit toujours être précédée d’une réflexion qui ne se limite pas à « compter des trous pour les boucher ». Un diagnostic global est nécessaire mais plus important encore, un pronostic doit être formulé. Le pronostic est l’évaluation de l’évolution de la situation médicale du patient en l’absence d’intervention. Cela nécessite d’analyser les facteurs qui ont contribué à installer le problème, à l’entretenir et qui risquent de l’aggraver. Et c’est seulement lorsque le praticien a des raisons objectives de penser que la situation va s’aggraver si rien n’est fait que l’intervention thérapeutique est pleinement justifiée.
« La majorité des erreurs humaines sont plus des erreurs dans la décision que des erreurs dans la réalisation. »
– Christian Morel
Les deux exemples cliniques présentés plus haut relèvent de deux disciplines (la parodontologie et l’occlusodontologie) qui illustrent bien le besoin pressant de « médicalisation » de l’odontologie. Celui qui observe la observe la façon dont les décisions thérapeutiques est en droit de s’interroger :
- Ne sommes-nous pas trop interventionnistes? Trop « chirurgiens »?
- Ne peut-on pas être d’avantage « non interventionnistes »? Plus médecins?
Avant d’opérer, demandons-nous toujours :
- si l’intervention va dans le sens d’une réduction des facteurs de risque en présence;
- si la technique chirurgicale retenue présente un rapport bénéfice/risque favorable;
- si l’intervention va dans l’intérêt du patient ou dans celui de notre cabinet.
A lire également :
– Le Plan de Traitement du Patient
– Le Plan de Traitement Eclairé
– Comment Evaluer le Risque Médical?
– Médecine sur Mesure
– Les 10 Commandements du Chirurgien-Dentiste

Sans car l’analyse est pertinente .
Toujours avoir une bonne raison avant de toucher à une dent.
S’en tenir à l’objet de la visite. Quitte à se revoir pour un contrôle global.
Voir sur une radio ne signifie pas intervenir. Mais observer.
Ne jamais intervenir en l’absence de signe clinique. Mais prévenir.
Image évolutive ou non évolutive? Se revoir en ce cas plus tard!
Oui, la réflexion et la prudence sont de mise. En revanche, quand vous dites : « s’en tenir à l’objet de la visite », je comprends le « motif de consultation » et beaucoup de patients se présentent sans symptômes particuliers. Notre rôle préventif, comme vous le soulignez très justement, doit repérer les signes cliniques, même les plus discrets, évaluer les facteurs de risque lié au patient et à son environnement, puis de l’informer de sa situation, dans des termes clairs et compréhensibles. Cela c’est déjà prendre soin de lui.
Mais plus largement, je pense qu’il est bon de toujours s’interroger sur les éventuelles conséquences de l’intervention que nous envisageons. Les solutions les plus efficaces et les moins invasives ne sont pas toujours les plus évidentes…
En l’absence de signe clinique, je n’interviens pas nécessairement sous condition d’être sure de revoir le patient. Certaines images radiologiques n’évoluent pas nécessairement. D’autres évoluent au bout d’un certain temps. C’est intéressant d’attendre. Ce qui n’empêche pas d’avoir une attitude préventive si on est sure que cela va évoluer. Comme vous le dite c’est bien de s’interroger de nos interventions.
Cordialement
Merci Chasseraud d’avoir pris la peine de nous livrer votre point de vue. Vous avez raison d’insister sur l’observation des images radiologiques au fil du temps car l’instantané du cliché peut nous tromper sur l’évolution du/des problème(s) au cours du temps. Et je vous rejoins entièrement lorsque vous écrivez que la prévention des problèmes futurs et plus efficace que l’intervention immédiate et « à tout prix » sur les problèmes actuels.
Merci également de l’intérêt que vous portez à ce site. Dans l’attente de vous lire. Bien à vous.